BEHÇET HASTALIĞINDA HLA-B51 PCR
Tanım: Behçet Hastalığı (BH), ilk olarak 1937 yılında bir Türk doktoru olan Prof. Dr. Hulusi Behçet tarafından tanımlanmıştır. Tekrarlayan oral aftlar ve genital ülserlere eşlik eden kas-iskelet, nörolojik, gastrointestinal ve göz tutulumları ile seyreden kronik ve multisistemik bir vasküler-inflamatuar hastalıktır.1,2
Prevalans: Dünya genelinde 420:100.000’e kadar değişen oranlarda görülebilen Behçet Hastalığı en sık olarak ülkemizde görülmektedir.3,4
Etiyoloji: BH’nin etiyolojisi hala bilinmemektedir. Olası nedenleri; genetik, infeksiyöz, immünolojik ve psikolojik faktörler olarak sayılabilmektedir.1,2
Risk Faktörleri
Yaş ve Cinsiyet: Genelde 30-40 yaşları arasında görülmekte ve çocukluk çağı vakaları nadir olarak bildirilmektedir. Cinsiyet dağılımında bölgesel farklılıklar gözlenmekle birlikte genelde dengeli bir dağılım mevcuttur. Ülkemizde yapılan farklı çalışmalarda erkeklerde erken yaşlarda görülmesinin kötü prognoz ile ilişkili olduğu gösterilmiştir.
Çevresel ve İnfeksiyöz Faktörler: BH direkt olarak enfeksiyon sonucunda ortaya çıkan bir hastalık değildir. Genetik yatkınlığı olan bireylerde enfeksiyöz bir ajan tarafından tetiklenen yoğun inflamatuvar yanıta bağlı olarak ortaya çıktığı bildirilmiştir. Tetikleyici olduğu düşünülen enfeksiyöz ajanlar:
- Herpes simpleks tip I virüsü
- Bazı streptokok suşları
- Hepatit A, B, C, E virüsleri
- Mikobakteriler
- Helikobakter pilori
- Parvovirüs B19
- Borrelia burgdorferi
Bu infeksiyöz ajanların ortak özelliği antijenik yapılarının benzer olmasıdır.
Genetik Faktörler: Ülkemizde BH görülen olguların %8-34’ünde aile öyküsü olduğu bildirilmiştir. Kalıtsal mekanizmanın belirlenmesi amacıyla yapılan çalışmalarda HLA-B51, BH tanısında majör genetik marker olarak tanımlanmıştır.Ancak hastalığın patogenezinde hangi mekanizmalarla etki ettiği tam olarak belirlenememiştir.1-3
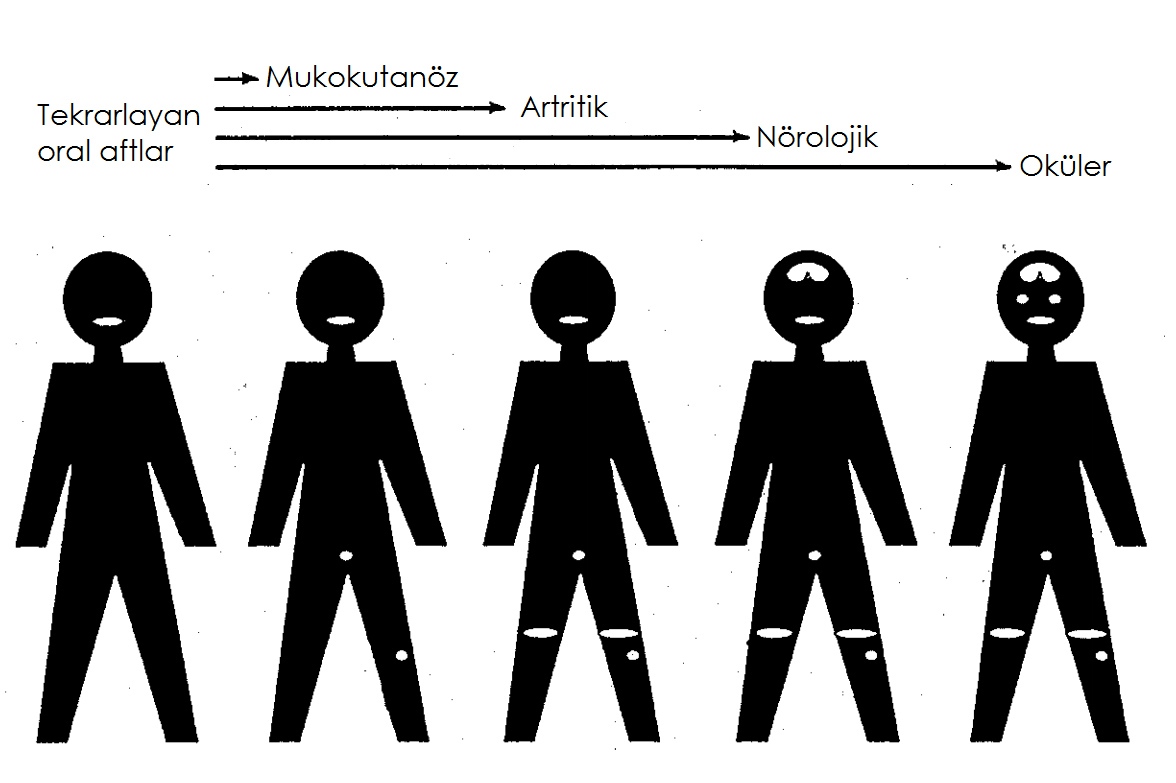
Klinik Bulgular ve Prognoz
Klinik bulgular ve prognoz, hastadan hastaya ve coğrafik bölgelere göre değişkenlik gösterebilmektedir. Ancak hastalık genelde alevlenme ve iyileşme dönemleri ile seyretmekte, yaşın ilerlemesi ile birlikte klinik belirtiler gerilemektedir. Bunun yanında BH olgularında görülebilen ciddi organ tutulumları prognozu oldukça ağırlaştırmaktadır. Örneğin; körlük ile sonuçlanabilen göz tutulumu, gastrointestinal perforasyon, kardiyak ve santral sinir sistemi tutulumları mortalite ve morbidite nedenleridir.1,2,5
Tablo 1. Klinik bulguların sınıflandırılması ve görülme sıklığı6
| Majör Klinik Bulgular | Prevalans (%) | Minör Klinik Bulgular | Prevalans (%) |
|---|---|---|---|
| Oral Aftlar | 97-98 | Eklem Tutulumu | 45-50 |
| Genital Ülserler | 80-90 | Vasküler Tutulum | 25 |
| Deri Bulguları | 80 | Nörolojik Tutulum | 5-25 |
| Göz Tutulumu | 50 | Gastrointestinal Tutulum | 0-25 |
| Böbrek Bulguları | Seyrek |
Tanı: BH için oluşturulmuş tanı kriterleri Tablo 2’de belirtilmiştir.
Tablo 2. Behçet Hastalığı uluslararası çalışma grubu tanı kriterleri1
| Tekrarlayan oral aftlar | Bir yıl içerisinde en az üç defa tekrarlayan ve hekim tarafından tespit edilen minör, majör aftöz veya herpetiform lezyonlar |
| ve aşağıdakilerden ikisi; | |
| Tekrarlayan genital ülser | Hekim ya da hasta tarafından gözlenen aftöz ülser ya da skar |
| Göz lezyonları | Anterior üveit, posterior üveit, yarık lamba muayenesinde vitreusta hücre ya da retinal vaskülit |
| Cilt lezyonları | Hekim ya da hasta tarafından gözlenen eritema nodozum, psödofollikülit ya da papülopüstüler lezyonlar |
| Paterji pozitifliği | Hekim tarafından 24-48 saatte değerlendirilir. |
BH’nin tanısı spesifik laboratuvar bulgusunun olmaması nedeniyle rutinde klinik bulgulara dayanılarak konulmaktadır. Klinik bulguların hastadan hastaya değişkenlik göstermesi ve bazı bulguların uzun yıllar ortaya çıkmamasından dolayı klinik tanı kriterleri yetersiz kalmaktadır. Ortak bulgularının olması nedeniyle de diğer hastalıklar ile karışabilmekte ve hastanın tedavisi gecikebilmektedir (Tablo 3). Bazı durumlarda BH tanısı gecikmesi nedeniyle hastada kardiyovasküler ve pulmoner komplikasyonlar görülebilmekte, bu gibi komplikasyonlar hayati tehlikeye neden olabilmektedir.8 Ayırıcı tanıda düşünülmesi gereken hastalıklar Tablo 3’te verilmiştir.
| Tablo 3. Klinik bulguları Behçet Hastalığı ile örtüşen diğer hastalıklar ve ayırıcı tanı1 | ||
|---|---|---|
| Hastalık | Bulgu | Bulgu/Test |
| Herpes simpleks | Herpetiform oral aft | Veziküler lezyonlar, Zank testi |
| Stevens-Johnson sendromu | Oral erode aft | Deri bulguları, ilaç öyküsü |
| Tekrarlayan oral aft | Oral aft | Başka bulgu yok |
| Sarkoidoz | Eritema nodozum, üveit, parotis şişliği | PA akciğer grafisi, biyopsi |
| Multipl skleroz | Ensefalit | Kranial manyetik rezonans |
| Chron’s hastalığı | Kabızlık, ishal, üveit | İnce bağırsak biyopsisi |
| Ülseratif kolit | Kabızlık, ishal, üveit | İnce bağırsak biyopsisi |
| Reiter’s sendromu | ||
Behçet Hastalığı Tanısında HLA-B51 PCR
BH’nin sık görüldüğü toplumlarda, Behçet Hastalarında HLA-B51 pozitiflik oranı %50-80 arasında değişmekte, BH ile HLA-B51 antijeninin coğrafi dağılımı uyum göstermektedir.
BH ve HLA-B51 arasında;
• En güçlü korelasyon HLA-B51 ve BH’nin prevalanslarının yüksek olduğu,
• En zayıf korelasyon ise BH ve HLA-B51’in nadir olduğu popülasyonlarda görülmektedir.
Türk popülasyonunda, Behçet Hastalarında HLA-B51 prevalansı %77, sağlıklı Türk olgularda %26 olarak bildirilmiştir. HLA-B51 taşıyıcılarında BH gelişme olasılığı, bu antijeni taşımayanlara göre 5.78 kat daha yüksektir. Aynı zamanda taşıyıcılarda; posterior üveit, nörolojik tutulum ve tromboflebit gibi bulgular daha sık görülmekte, taşıyıcı olmayan bireylere göre daha kötü prognoz gözlenmektedir.1-3,9,10
HLA-B51 genetik testi, Behçet Hastalığının yaygın görüldüğü toplumlarda tanıyı destekleyici olarak kullanılabilmektedir. Bunun yanında ayırıcı tanıyı kolaylaştırmak için de önerilmektedir.11,12
Tanıda kullanılan ve önemli bir deri bulgusu olan paterji reaksiyonu, derinin aşırı duyarlılığını yansıtan bir bulgudur. Deriye iğne ucunun batması gibi minör travmaya karşı gelişmektedir. Ancak paterji testi negatifliği BH’yi dışlamamaktadır. Paterji testi negatif olan olgularda HLA-B51 testi pozitifliği ile BH tanısı konulabilmektedir. Ayrıca yapılan çalışmalarda paterji testinin pozitiflik oranının son 35 yılda giderek azaldığı bildirilmiştir.13
Tedavi : BH’nin tedavisinde amaç semptomların ortadan kaldırılması, inflamasyonun erken dönemde baskılanarak kalıcı organ hasarının önlenmesidir. Semptomların tipine, şiddetine, hastanın cinsiyetine ve yaşına göre değişen bir tedavi uygulanması gerekmektedir. Genç erkek hastalarda, diğer hasta bireylere göre göz, damar ve nörolojik tutulum artmış sıklıkta bulunmaktadır. Bu nedenle bu hasta grubu için ciddi organ tutulumlarında daha etkili tedavi önerilmektedir. Gastrointestinal perforasyon, enterokutanöz fistüller gibi ağır klinik tablolar ise cerrahi tedavi gerektirebilmektedir. Pulmoner arter anevrizmalarında cerrahi tedavi yüksek mortalite riskine sahiptir. Periferik arter anevrizmalarında ise cerrahi tedavi sonrası %30’a yakın tekrarlama riski bildirilmiştir.11,5
Erken tanı ve tedavi ile ciddi organ tutulumlarının verdiği zararların önüne geçilebilmektedir.
Behçet Hastalığında kullanılan ilaçlar:
• Topikal kortikosteroid uygulama
• Kolşisin
• Talidomid
• Nonsteroidal antiinflamatuar ilaçlar
• Kortikosteroid
• Salazoprin
• İmmünsüpresif ilaçlar
• Sitokin tedavileri
Kaynaklar
1. Özbalkan Z, Apraş Bilgen Ş. Behçet Hastalığı. Hacettepe Tıp Dergisi 2006; 37:14-20
2. Aytuğar E, Namdar Pekiner F. Behçet Hastalığı. MÜSBED 2011;1(1):65-73
3. Kaya T I. Genetics of Behçet’s Disease. Hindawi Publishing Corporation Pathology Research International Volume 2012, Article ID 912589, 6 pages doi:10.1155/2012/912589
4. Cho S B, Cho S, Bang D. New Insights in the Clinical Understanding of Behçet’s Disease. Yonsei Med J 53(1):35-42, 2012
5. Editorials. Behçet’s Syndrome. Rheumatology 1999;38:1171-1176
6. Lee S. Diagnostic Criteria of Behçet’s Disease; Problems and Suggestions. Yonsei Medical Journal Vol. 38, No. 6, pp. 365-369, 1997
7. Ayten YAZICI. Behçet Hastalığı'nın Etiopatogenezi. Uludağ Üniversitesi Tıp Fakültesi Dergisi 39 (2) 131-136, 2013
8. Cinar M, et al. Clinical course of Behcet’s disease in a patient with delayed diagnosis and radiological follow-up of the thrombi with computed tomography angiography: a five-year follow-up under immunosuppressive treatment. Rev Bras Reumatol. 2014.
9. Gülbay B, Acıcan T, Erçen Diken Ö, Önen Z P. Familial Behçet’s Disease of Adult Age: A Report of 4 Cases from a Behçet Family. Intern Med 51: 1609-1611, 2012 DOI: 10.2169/internalmedicine.51.6858
10. Düzgün N. Behçet Hastalığı. Ankara Üniversitesi Tıp Fakültesi Romatoloji Kitabı: 378-388. http://ichastaliklariromatoloji.medicine.ankara.edu.tr/files/2014/02/Beh%C3%A7et-Hastal%C4%B1%C4%9F%C4%B1.pdf , Erişim tarihi: 24.06.2015
11. Alpsoy E. Behçet Hastalığı: Etyopatogenezde Güncel Bilgiler. Turk J Dermatol 2013; 7: 41-5
12. Jack P. Antel. Clinical Neuroimmunology. Oxford University Press 2005
13. Parlak A H. Paterji testi. Türkderm-Deri Hastalıkları ve Frengi Arşivi Dergisi 2014; 48: 116-20